SYNTHESE NON EXAUSTIVE
DU PARCOURS DU COVID19
Les chercheurs de l'UNC School
of Medicine ont récemment
mis en lumière de manière spectaculaire la façon dont le coronavirus envahit les voies respiratoires. C'est dans un
laboratoire P3 que la docteure Camille Ehre et son équipe ont inoculé le virus SARS-CoV-2 dans une culture de cellules épithéliales bronchiques
humaines. En examinant le résultat 96 heures plus tard au microscope électronique à balayage (MEB), ils ont observé une impressionnante
prolifération des virions au niveau des cellules ciliées qui
tapissent les bronches.
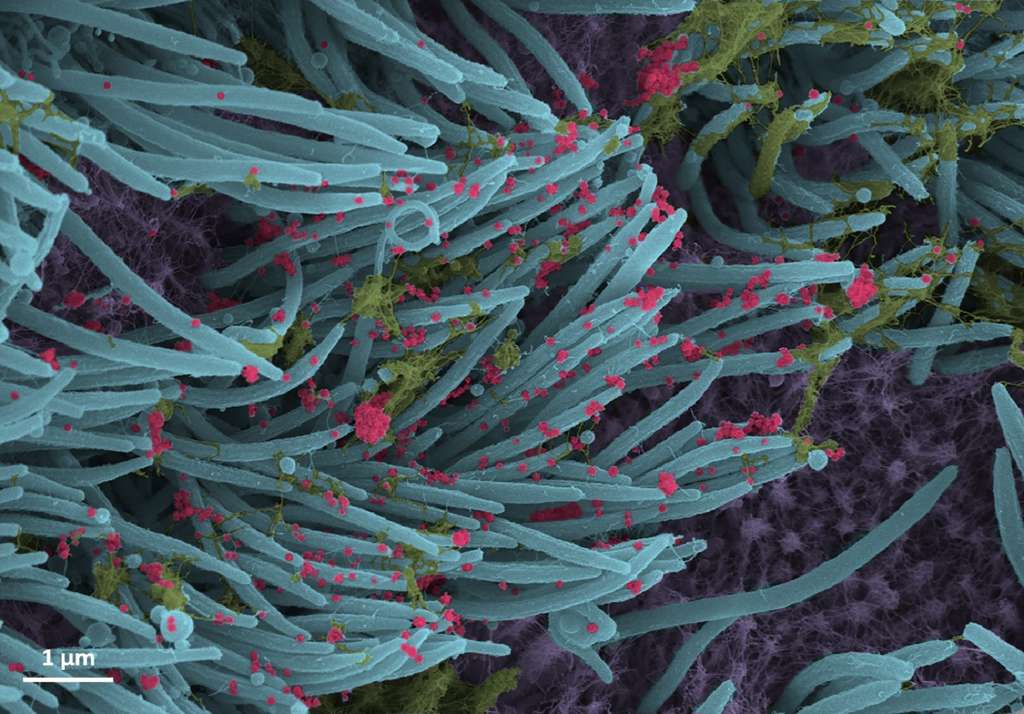 Le nombre de virions du virus SARS-CoV-2 (en rouge) augmente à un rythme effréné en seulement 96 heures. © Ehre Lab, UNC School of Medicine
Le nombre de virions du virus SARS-CoV-2 (en rouge) augmente à un rythme effréné en seulement 96 heures. © Ehre Lab, UNC School of Medicine
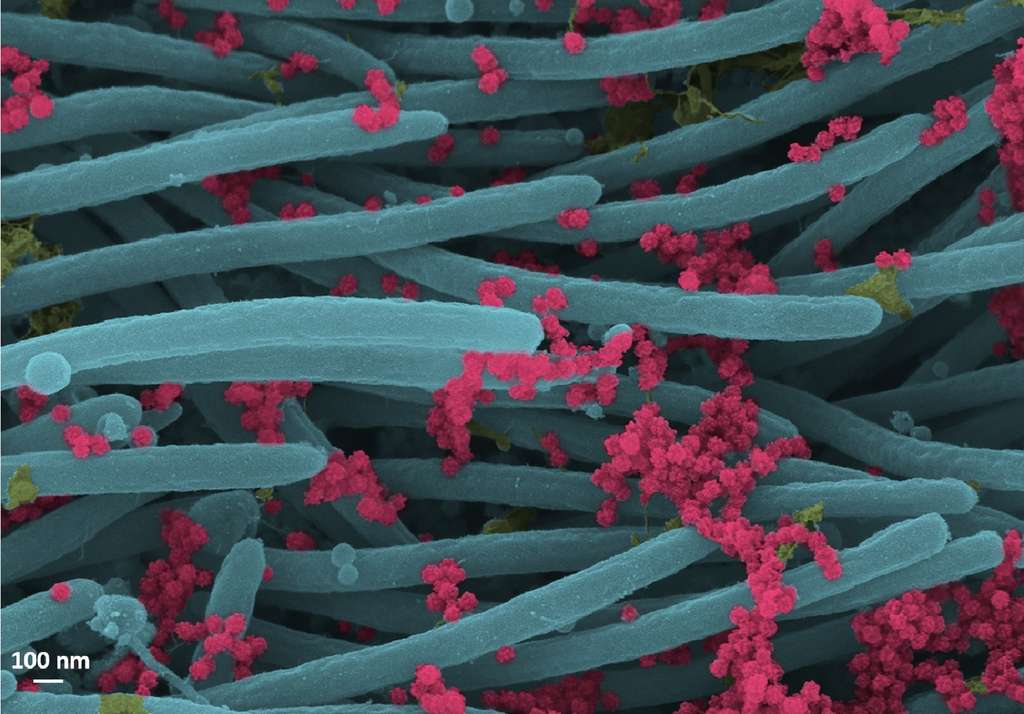 Les virions du SARS-CoV-2 (en rouge) observés au microscope à balayage électronique. © Ehre Lab, UNC School of Medicine
Les virions du SARS-CoV-2 (en rouge) observés au microscope à balayage électronique. © Ehre Lab, UNC School of Medicine
Lors de tournées dans une unité de soins intensifs de 20 lits un jour récent, le médecin Joshua Denson a évalué deux patients souffrant de convulsions, dont beaucoup souffraient d'insuffisance respiratoire et d'autres dont les reins étaient sur une dangereuse glissade en descente.
Quelques jours plus tôt, ses tournées avaient été interrompues alors que son équipe tentait, sans succès, de réanimer une jeune femme dont le cœur s'était arrêté. Tous partageaient une chose, dit Denson, médecin pulmonaire et de soins intensifs à la faculté de médecine de l'Université de Tulane.
«Ils sont tous positifs au COVID.»
Alors que le nombre de cas confirmés de COVID-19
dans le monde :
CAS GUERISONS DECES
55 204 949 35 490 309 A 1 330 299
France
CAS GUERISONS DECES
1 991 233 140 880 45054
les cliniciens et les pathologistes ont du mal à comprendre les dommages causés par le coronavirus alors qu'il déchire le corps. Ils se rendent compte que bien que les poumons soient au point zéro, leur portée peut s'étendre à de nombreux organes, y compris le cœur et les vaisseaux sanguins, les reins, l'intestin et le cerveau.
«[La maladie] peut attaquer presque tout dans le corps avec des conséquences dévastatrices», déclare le cardiologue Harlan Krumholz de l'Université de Yale et de l'hôpital Yale-New Haven, qui mène de multiples efforts pour recueillir des données cliniques sur le COVID-19. «Sa férocité est époustouflante et humiliante.»
Comprendre le déchaînement pourrait aider les médecins en première ligne à traiter la fraction des personnes infectées qui deviennent désespérément et parfois mystérieusement malades. Une tendance dangereuse et nouvellement observée à la coagulation sanguine transforme-t-elle certains cas bénins en urgences potentiellement mortelles?
Une réponse immunitaire trop zélée est-elle derrière les pires cas, suggérant qu'un traitement avec des médicaments immunosuppresseurs pourrait aider?
Qu'est-ce qui explique le taux d'oxygène dans le sang étonnamment bas que certains médecins signalent chez des patients qui ne sont toujours pas à bout de souffle?
«Adopter une approche systémique peut être bénéfique alors que nous commençons à penser aux thérapies», déclare Nilam Mangalmurti, intensiviste pulmonaire à l'hôpital de l'Université de Pennsylvanie (HUP).
Histoire connexe

Les survivants du COVID-19 qui ont passé du temps sur un ventilateur
peuvent être à risque d'invalidité et de maladie à long terme
Pour les survivants du COVID-19 sévère,
vaincre le virus n'est que le début
Ce qui suit est un aperçu de la compréhension en évolution rapide de la façon dont le virus attaque les cellules autour du corps, en particulier chez environ 5% des patients qui deviennent gravement malades .
Malgré les plus de 1000 articles qui se répandent maintenant dans les revues et sur les serveurs de pré-impression chaque semaine, une image claire est insaisissable, car le virus agit comme aucun pathogène que l'humanité n'a jamais vu.
Sans études prospectives contrôlées de plus grande envergure qui ne sont lancées que maintenant, les scientifiques doivent tirer des informations de petites études et de rapports de cas, souvent publiés à la vitesse de l'éclair et qui n'ont pas encore été examinés par des pairs. «Nous devons garder l'esprit très ouvert à mesure que ce phénomène progresse», déclare Nancy Reau, une transplantation hépatique qui a traité des patients atteints de COVID-19 au Rush University Medical Center.
«Nous apprenons toujours.»
L'infection commence
Lorsqu'une personne infectée expulse des gouttelettes chargées de virus et que quelqu'un d'autre les inhale, le nouveau coronavirus, appelé SARS-CoV-2, pénètre dans le nez et la gorge. Il trouve une maison bienvenue dans la muqueuse du nez, selon une pré-impression de scientifiques de l'Institut Wellcome Sanger et d'ailleurs. Ils ont découvert que les cellules y sont riches en un récepteur de surface cellulaire appelé enzyme de conversion de l'angiotensine 2 (ACE2). Dans tout le corps, la présence d'ACE2, qui aide normalement à réguler la pression artérielle, marque les tissus vulnérables à l'infection, car le virus nécessite que ce récepteur pénètre dans une cellule. Une fois à l'intérieur, le virus détourne la machinerie de la cellule, faisant une myriade de copies de lui-même et envahissant de nouvelles cellules.
Au fur et à mesure que le virus se multiplie, une personne infectée peut en répandre de grandes quantités, en particulier au cours de la première semaine environ. Les symptômes peuvent être absents à ce stade. Ou la nouvelle victime du virus peut développer une fièvre, une toux sèche, un mal de gorge, une perte de l'odorat et du goût, ou des maux de tête et de corps.
Si le système immunitaire ne repousse pas le SRAS-CoV-2 pendant cette phase initiale, le virus descend alors la trachée pour attaquer les poumons, où il peut devenir mortel. Les branches plus fines et éloignées de l'arbre respiratoire du poumon se terminent par de minuscules sacs aériens appelés alvéoles, chacun bordé d'une seule couche de cellules également riches en récepteurs ACE2.
Normalement, l'oxygène traverse les alvéoles dans les capillaires, de minuscules vaisseaux sanguins qui se trouvent à côté des sacs aériens; l'oxygène est ensuite transporté vers le reste du corps. Mais alors que le système immunitaire se bat contre l'envahisseur, la bataille elle-même perturbe ce transfert d'oxygène sain. Les globules blancs de première ligne libèrent des molécules inflammatoires appelées chimiokines, qui à leur tour invoquent davantage de cellules immunitaires qui ciblent et tuent les cellules infectées par le virus, laissant derrière elles un ragoût de liquide et de cellules mortes - du pus. C'est la pathologie sous-jacente de la pneumonie, avec ses symptômes correspondants: toux; fièvre; et respiration rapide et superficielle (voir graphique). Certains patients atteints de COVID-19 se rétablissent, parfois sans plus de soutien que l'oxygène respiré par les broches nasales.
Mais d'autres se détériorent, souvent assez soudainement, développant une condition appelée syndrome de détresse respiratoire aiguë (SDRA). Les niveaux d'oxygène dans leur sang chutent et ils ont de plus en plus de mal à respirer.
Sur les radiographies et les tomodensitogrammes, leurs poumons sont criblés d'opacités blanches là où l'espace noir - l'air - devrait être. Généralement, ces patients se retrouvent sous ventilateurs. Beaucoup meurent.
- Les autopsies montrent que leurs alvéoles se sont remplies de liquide, de globules blancs, de mucus et de détritus de cellules pulmonaires détruites.
L'impact d'un envahisseur
Dans les cas graves, le SRAS-CoV-2 atterrit dans les poumons et peut y causer des dommages profonds. Mais le virus, ou la réponse du corps à celui-ci, peut endommager de nombreux autres organes. Les scientifiques commencent tout juste à sonder la portée et la nature de ce préjudice.
 Certains patients atteints de COVID-19 ont des accidents vasculaires cérébraux, des convulsions, de la confusion et une inflammation du cerveau. Les médecins essaient de comprendre lesquels sont directement causés par le virus.
Certains patients atteints de COVID-19 ont des accidents vasculaires cérébraux, des convulsions, de la confusion et une inflammation du cerveau. Les médecins essaient de comprendre lesquels sont directement causés par le virus.
La conjonctivite, inflammation de la membrane qui tapisse l'avant de l'œil et la paupière interne, est plus fréquente chez les patients les plus malades.
Certains patients perdent leur odorat. Les scientifiques pensent que le virus peut remonter les terminaisons nerveuses du nez et endommager les cellules.
Une coupe transversale montre des cellules immunitaires encombrant une alvéole enflammée, ou un sac d'air, dont les parois se décomposent lors de l'attaque du virus, diminuant la consommation d'oxygène. Les patients toussent, la fièvre augmente et la respiration devient difficile.
- CŒUR ET VAISSEAUX SANGUINS :
Le virus (turquoise) pénètre dans les cellules, y compris probablement celles qui tapissent les vaisseaux sanguins, en se liant aux récepteurs de l'enzyme de conversion de l'angiotensine 2 (ACE2) à la surface cellulaire. L'infection peut également favoriser les caillots sanguins, les crises cardiaques et l'inflammation cardiaque.
Jusqu'à la moitié des patients hospitalisés ont des niveaux d'enzymes qui signalent un foie en difficulté. Un système immunitaire en surmultiplication et des médicaments administrés pour combattre le virus peuvent être à l'origine des dommages.
Les lésions rénales sont courantes dans les cas graves et rendent la mort plus probable. Le virus peut attaquer directement les reins, ou une insuffisance rénale peut faire partie d'événements du corps entier comme la chute de la pression artérielle.
Les rapports des patients et les données de biopsie suggèrent que le virus peut infecter le tractus gastro-intestinal inférieur, qui est riche en récepteurs ACE2. Environ 20% ou plus des patients souffrent de diarrhée.




Aucun commentaire:
Enregistrer un commentaire